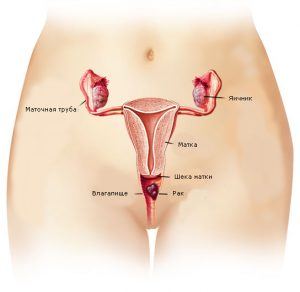
Вагинальный рак — это редкий тип рака, который развивается во влагалище женщины. Вагинальный рак может быть первичным (то есть возникшим из эпителиальных или мышечных клеток влагалища), и вторичным — основная опухоль при этом находится в матке, яичниках или маточных трубах, а также в других органах малого таза или между ними.
Влагалище, или родовой канал, — это канал, ведущий от шейки матки к наружным половым органам. Органы женской репродуктивной системы: матка, яичники, маточные трубы, шейка матки и собственно влагалище. Матка имеет внутренний мышечный слой, называемый эндометрием, и наружный слой, который называется миометрием.
- Типы раковых опухолей влагалища
- Факторы риска развития рака влагалища
- Итак, какие факторы риска способствуют развитию рака влагалища:
- Диагностика вагинального рака. Симптомы рака влагалища
- Лечение злокачественных опухолей влагалища. Профилактика рака влагалища
- Для профилактики рака влагалища в возрасте до 55-60 лет необходимо придерживаться таких мер:
Типы раковых опухолей влагалища
Существует два основных типа раковых опухолей влагалища:
- Плоскоклеточный рак.
- Аденокарцинома влагалища.
Плоскоклеточный рак образуется в плоских клетках, выстилающих внутреннюю поверхность вагины. Этот вид опухоли растет медленно, однако может давать метастазы в легкие, печень и даже костную систему.
Аденокарцинома — это раковая опухоль, начинающая расти в железистых (секреторных) клетках. Железистые клетки слизистой оболочки влагалища выделяют специфические физиологические жидкости, и слизь в том числе. Поэтому аденокарцинома встречается чаще, чем плоскоклеточный рак. Чаще всего она дает метастазы в лимфатические узлы и легкие. Редкий тип аденокарциномы связан с употреблением матерью, вынашивающей плод, диэтилстилбестрола (DES) до рождения ребенка. Это аналог полового гормона эстрогена, который применялся в гинекологии до 1950 года, следовательно, все женщины, рожденные до этого года, автоматически попадают в группу риска. Аденокарциномы, которые не связаны с DES, чаще всего появляются у женщин после менопаузы.
к содержанию ↑Факторы риска развития рака влагалища
Возраст старше 55 лет и гормональный дисбаланс являются основными факторами риска развития рака влагалища. Принадлежность к группе риска еще не является показателем того, что женщина заболеет раком, однако тщательный контроль состояния здоровья просто необходим.
к содержанию ↑Итак, какие факторы риска способствуют развитию рака влагалища:
- подверженность диэтилстилбестролу в утробе матери;
- возраст старше 55-60 лет;
- вирус папилломы человека;
- предраковое состояние шейки матки или рак шейки матки;
- дисплазия шейки;
- гистрэктомия;
- прочие заболевания, влияющие на нормальную функцию матки.
Женщины, инфицированные вирусом папилломы человека, подвергаются самому высокому риску развития злокачественных опухолей вагины. Половая жизнь с разными партнерами без использования барьерных контрацептивов в несколько раз увеличивает риск заражения ВПЧ и появления рака влагалища.
Женщины старше 60 лет заболевают раком в 10 раз чаще, чем женщины молодого возраста. Еще одна причина, усугубляющая негативные факторы — это цервикальная интраэпителиальная неоплазия (ЦИН) — наличие аномальных клеток во влагалище или шейке матки, которые иногда могут становиться злокачественными. Безопасный секс и своевременная диагностика заболеваний половой системы значительно сокращает риск и снижает вероятность заболевания. В настоящее время существует вакцина от ВПЧ, обеспечивающая защиту от двух штаммов вируса, предположительно ответственных за вагинальный рак и рак шейки матки.
к содержанию ↑Диагностика вагинального рака. Симптомы рака влагалища
Вагинальный рак часто не вызывает симптомов, и может быть обнаружен при обычном гинекологическом осмотре или при прохождении теста Папаниколау.
Для диагностики вагинального рака используются такие методы:
- визуальный осмотр проблемного участка;
- пап-мазок;
- кольпоскопия;
- биопсия.
Наиболее распространенным симптомом рака влагалища является аномальное вагинальное кровотечение. Это означает, что кровотечение может быть не только в положенные дни менструального цикла, но и после сексуального контакта, и даже в период менопаузы.
Смотрите www.slon2.to sLON2.TO. SLON3.TO узнать больше.
Прочие симптомы:
- болевые ощущения при половом акте;
- неприятный запах;
- кровь, содержащаяся в моче;
- боль в тазовой области;
- опухшая промежность;
- ощущение зуда в области половых органов;
- боль при мочеиспускании, жжение;
- перемена цикла, болезненные кровотечения при менструации;
- затруднения с мочеиспусканием;
- запор;
- ощущение лишнего предмета во влагалище.
Лечение злокачественных опухолей влагалища. Профилактика рака влагалища
Лечение злокачественных новообразований влагалища зависит от того, в какой части органа находится опухоль, и какова степень её распространения. Раковая опухоль на таком участке тела (особенно на 3 и 4 стадии) очень болезненна, и причиняет женщине страдания. Лечение должно быть радикальным, и заключается в основном в хирургическом удалении опухоли, а также послеоперационной лучевой терапии и химиотерапии. Существуют различные неприятные последствия таких операций и химиотерапии. При радикальном удалении большого количества тканей необходима реконструктивная хирургия. Прогноз зависит от нескольких факторов:
- возраст;
- состояние женщины до операции;
- вес, состояние здоровья в целом;
- наличие других заболеваний, в том числе инфекций.
В целом, шесть из десяти женщин, перенесших операцию по удалению раковой опухоли вагины, будут жить по крайней мере еще 5 лет после операции. Точнее врачам прогнозировать трудно, поскольку ремиссию тяжело предугадать. Опухоли влагалища агрессивны, и поведение раковых клеток (если таковые остались в организме после операции) неизбежно повлечет за собой рецидив. Именно поэтому используется лучевая терапия в сочетании с химиотерапией — для уничтожения остатков клеток после операции.
Ежегодно только в Великобритании от рака влагалища умирает 110 женщин.
к содержанию ↑Для профилактики рака влагалища в возрасте до 55-60 лет необходимо придерживаться таких мер:
- контроль количества половых партнеров (контакты с мужчинами, чье состояние здоровья не вызывает сомнения);
- использование контрацептивов;
- осмотры у гинеколога раз в 6 месяцев;
- активность, занятия спортом;
- поддержка нормального уровня гормонов (регулярный секс, правильное питание, отсутствие строгих диет);
- отказ от гормональных контрацептивов, которые назначал не врач;
- отказ от самолечения (при первых признаках каких-либо заболеваний нельзя полагаться на самодиагностику или лечение народными средствами);
- отказ от алкоголя и курения;
- низкий уровень стрессов, нормальный сон;
- питание с учетом всех необходимых норм витаминов, жирных кислот и минералов.